|
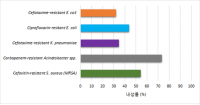
질본, 국제 항생제 내성 감시체계에 참여해 수행한 국내 감시 결과 발표 대장균 감염증 치료의 마지막 보루 carbapenem 분해효소 생성 세균 출현 ampicillin, 대장균 감염증 1선 치료제로서의 효능 상실하고 있어 Cefotaxime에 대한 높은 내성률은 광범위 β-lactam 분해효소 만연 시사 혈액분리 황색포도알균 중 MRSA 비율 54.3%…모두 다약제 내성 [한의신문=김대영 기자] 국내 항생제 내성률이 심각한 수준인 것으로 드러났다. 질병관리본부(이하 질본)는 세계보건기구(WHO)가 추진하고 있는 ‘국제 항생제 내성 감시체계(GLASS)’에 참여해 지난 1년간 수행한 국내 감시 결과를 5일 발표했다. 이번 발표에 따르면 WHO에서 항생제 내성 조사 시스템 GLASS에 적용할 수 있는 한국형 항생제 내성 조사 시스템 Kor-GLASS를 2016년 5월부터 시행했으며 전국 6개 권역(서울, 경기, 강원, 충북, 전남, 부산) 6개 병원이 참여해 2016년 5월~2017년 4월까지 1년간 총 612주의 혈액 분리 그람양성균과 9,974주의 혈액, 요 및 대변 분리 그람음성균을 수집했다. 감시 대상 병원체는 △대장균(Escherichia coli) △폐렴막대균(Klebsiella pneumoniae) △아시네토박터균(Acinetobacter spp.) △황색포도알균(Staphylococcus aureus) △폐렴알균(Streptococcus pneumoniae) △살모넬라균(Salmonella spp.) △세균성이질균(Shigella spp.) △임균(Neisseria gonorrhoeae) 등 8종이다. 분석한 결과 혈액분리 대장균 중 병원감염의 82.2%와 지역사회감염의 61.5%가 ampicillin에 내성을 보였다. 이는 이 약제가 감염의 제 1선 치료제로서의 효능을 상실하고 있음을 시사한다. 혈액분리 대장균 중 병원감염의 20.5%와 55.8% 및 지역사회감염의 9%와 29.5%가 제 3세대 cephalosporin인 ceftazidime과 cefotaxime에 내성이었다. Cefotaxime에 대한 높은 내성률은 국내 광범위 β-lactam 분해효소 (extended-spectrum β-lactamase, ESBL)의 만연을 의미하며 cefotaxime 내성률이 ceftazidime에 비해 현저하게 높은 현상은 국내에 만연된 ESBL이 cefotaxime에 대한 가수분해 효율이 좋은 CTX-M(cefotximase-Munich) 형임을 시사한다. 대장균 감염증 치료의 마지막 보루인 carbapenem에 대한 내성률은 모두 1% 미만으로 나타났으나 대장균에도 carbapenem 분해효소(carbapenemase) 생성 세균이 출현했음을 보여준다. Fluoroquinolone 계열의 ciprofloxacin에 대한 내성률은 병원감염이 60.1%, 지역사회감염이 34.4%로 높았다. 혈액분리 폐렴막대균의 cefotaxime과 ceftazidime 내성률은 병원감염 48.2%와 40.5%, 지역사회감염이 18.6%와 13.1%였다. 이는 대장균과 유사하게 CTX-M형 ESBL의 확산에 기인한 것으로 분석된다. 또 병원감염 혈액분리 폐렴막대균의 3%가 carbapenem에 내성을 보여 대장균에 비해 높은 분포를 보였다. 이는 국내에 carbapenemase 생성 폐렴막대균이 확산되기 시작했다는 것을 시사한다. 혈액분리 아시네토박터균 중 82.1%(188/229)가 아시네토박터바우마니균(A. baumannii)이었으며 아시네토박터바우마니균 중 병원감염의 94%와 지역사회감염의 50%가 carbapenem 계열 항생제인 meropenem과 imipenem에 내성을 보였다. 아시네토박터바우마니균은 인공호흡기 장착 중환자실 환자에서 감염을 잘 일으키는 세균으로 carbapenem은 아시네토박터바우마니균 감염증 치료의 마지막 보루다. 이 약제에 내성을 가진 세균 확산은 치료약제 선택을 매우 어렵게 해 임상적으로 심각한 위협이 아닐 수 없다. 일본의 경우 아시네토박터바우마니균의 carbapenem 내성률이 5% 미만으로 보고되고 있다. 혈액분리 황색포도알균의 cefoxitin 내성률은 병원감염이 69.3%로 지역사회감염의 37.4%에 비해 높았으며 평균 54.3%인 것으로 조사됐다. Cefoxitin 내성이면 메티실린 내성 황색포도알균(methicillin-resistant S. aureus, MRSA)으로 분류하기 때문에 혈액분리 황색포도알균 중 MRSA의 비율은 54.3%며 이들 MRSA 모두 다약제 내성(multidrug-resistant, MDR)이었다. 혈액 및 대변에서 분리된 살모넬라균은 fluoroquinolone 계열의 ciprofloxacin에 모두 감수성이었으며 혈액에서 분리된 폐렴알균은 penicillin에 모두 감수성을 보였다. 질본 국립보건연구원은 “국내 주요 병원체의 항생제 내성률은 아직 심각한 수준으로 파악됐으며 항생제 사용 줄이기와 적정사용, 그리고 항생제 내성균 차단을 위한 국가적 대책이 지속적으로 추진돼야 한다는 것을 시사한다”고 밝혔다. 이어 “WHO GLASS 참여를 통해 표준화된 방법으로 국내 항생제 내성균 현황을 분석함으로써 국내·외적 정확한 실태 파악은 물론 공식적인 국가 데이터로 활용해 이를 근거로 국내 실정에 맞는 항생제 내성균 관리 대책 및 정책 그리고 연구개발 방향 등을 제시할 수 있을 것”이라고 설명했다. 이번 국내 내성률 결과는 일본 등 아시아권 GLASS 참여 5개국의 감시결과와 함께 제20차 대한임상미생물학회(7월6일~7일)에서 발표될 예정이다. 한편 항생제감수성시험은 대상 병원체, 병원체 분리 검체, 시기, 검사 대상 병원체수, 항생제감수성 시험방법 및 기준 등에 따라 서로 다른 결과 값을 보여주기 때문에 WHO에서는 이들 항목을 통일·표준화해 GLASS 감시체계를 신설했다. 그래서 이번에 수행한 감시체계는 기존에 보고된 국내 항생제내성균 감시결과와 달리 이들 항목을 충족시킴은 물론 국내 실정에 맞게 병원체 및 시험 항생제 종류를 추가 실시함으로써 국제적으로 표준화된 체계에 따라 실시된 최초의 항생제감수성 시험 결과다. # 병원감염과 지역사회감염이란? WHO는 검체로부터 병원체가 분리됐을 때 검체 채취 시기가 병원에 입원 후 2일 경과 여부에 따라 지역사회감염(2일 이전)과 병원감염(이후)으로 지정했다. 병원감염(Hospital origin, 의료기관 내)과 지역사회감염(Community origin, 생활거주지내) 분리주를 비교하면 분리건수는 지역사회감염이 많지만 분리주의 항생제내성률은 병원감염이 높은 것을 확인할 수 있는데 이는 최근 문제가 되고 있는 병원 내 중환자실 등에서의 항생제내성균주 전이와 장기 입원환자의 치료에 항생제가 지속적으로 처방되는 등에 기인한 것으로 본다. 이에 대한 국가적 대책으로는 지속적인 항생제 적절사용 및 처방 줄이기 그리고 감염성질환 환자의 격리 관리 등을 들 수 있다.
|